Поликлиника взрослая,
детская поликлиника
(многоканальный телефон)
8 800 222 03 66
г. Крымск, ул. Горная, 15

Проведена встреча по вопросу вакцинации
Полезная информация
30.04.2020
История учреждения
В 1913 году в станице Крымской располагался военный госпиталь, в котором медицинская помощь оказывалась служилым людям. Были выделены 6 коек для гражданского населения. Работали 1 врач, 1 фельдшер и акушерка.
Первую помощь в хуторах и станицах оказывали фельдшеры, имелись общественные аптеки.
В 1928 году был образован Крымский райздравотдел, объединивший Крымскую районную больницу, больницу Крымского консервного комбината, ФАПы и амбулатории.
В 1940 году в Крымском районе было 10 лечебных ...
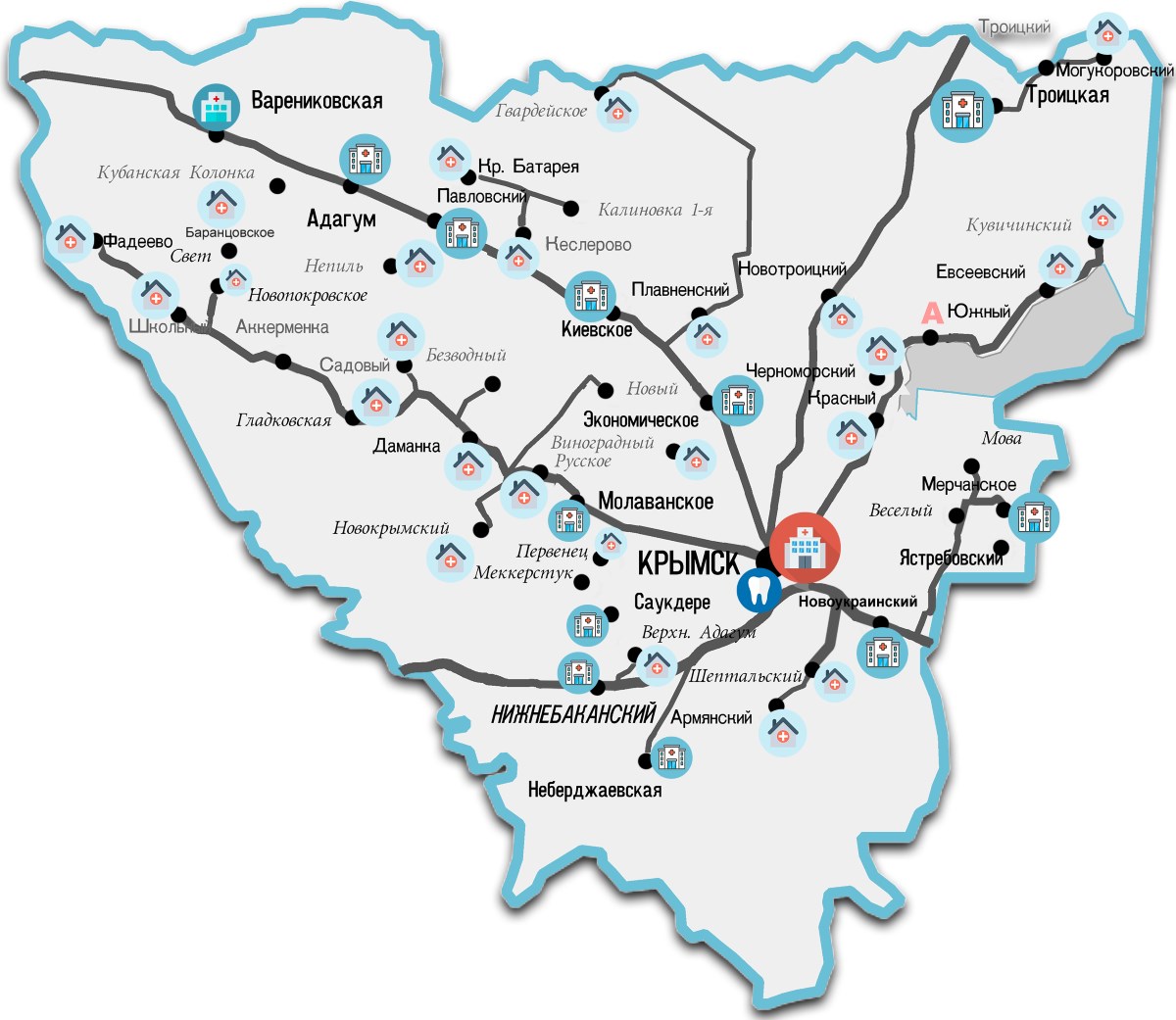
Подробнее...Адрес: 353380, Краснодарский край,
г. Крымск, ул. Горная, 15
Телефон: 8(86131) 4-50-00
приёмная главного врача
E-mail: Адрес электронной почты защищен от спам-ботов. Для просмотра адреса в вашем браузере должен быть включен Javascript., Адрес электронной почты защищен от спам-ботов. Для просмотра адреса в вашем браузере должен быть включен Javascript.
Запись по интернету
kuban-online.ru
 версия для слабовидящих
версия для слабовидящих